Лечение, снижающее уровень мочевой кислоты
Для предотвращения обострений подагры необходимо лечение, направленное на её причину, т. е. на контроль уровня мочевой кислоты1. Такое лечение обязательно включает уратснижающие препараты, изменение образа жизни и управление сопутствующими заболеваниями3. Для достижения результата требуется индивидуальный подход и время с периодическим мониторингом состояния.
• Аллопуринол. Снижает выработку мочевой кислоты в организме. Этот препарат является наиболее часто используемым препаратом (первого выбора) для уратснижающей терапии1. Препарат показан для лечения всех видов заболеваний, при которых в крови повышается концентрация мочевой кислоты (гиперурикемии), и клинических осложнений гиперурикемии (подагра, заболевания почек, почечные камни); а также лечения кристаллов кальция оксалата с гиперурикемией, если диета не имеет эффекта. Также препарат может применяться у детей и подростков в возрасте от 3 до 18 лет для лечения других состояний, сопровождающихся повышением уровня мочевой кислоты (например, при злокачественных опухолях или редких нарушениях функции ферментов). Обычно лечение аллопуринола начинают в дозе от 100 мг один раз в день, плавно повышая при необходимости.
• Фебуксостат. Обычно на него переключаются в случае неэффективности или непереносимости аллопуринола. Всегда принимайте препарат в полном соответствии с рекомендациями лечащего врача. При появлении сомнений посоветуйтесь с лечащим врачом.
Необходимо иметь в виду, что при наличии тяжелой тофусной формы подагры, двух и более состояний высокого сердечно-сосудистого риска (АГ, ХБП, сахарный диабет, дислипидемия, недавний инсульт, инфаркт миокарда) целевой уровень мочевой кислоты будет составлять 300 мкмоль/л1, 12.
Терапия аллопуринолом длительная, пожизненная. Именно длительный прием аллопуринола показывает, что уровень показывает, что уровень смертности от всех причин у пациентов с гиперурикемией, которые принимали аллопуринол в течение более 2 лет, был значительно ниже, чем у пациентов, не принимавших препарат; а показатель выживаемости был выше в группе пациентов, принимавших аллопуринол.

Заранее назначить препарат и дозировку невозможно, иногда приходится подбирать другие препараты из-за непереносимости или недостаточного эффекта. Немало времени и сил требуется и для изменения многолетних привычек — поддержка семьи и близких чрезвычайно важна, ведь диетические предпочтения обычно относятся к семейным традициям.
Эффективность комплексной терапии желательно регулярно (как минимум каждые 6 месяцев) проверять по уровню мочевой кислоты и обсуждать с лечащим врачом. Желательно вести дневник как по своим показателям, так и ощущениям после приёма лекарств и экспериментов с образом жизни (питание, питьё, движение). Сообщите врачам о принимаемых безрецептурных лекарствах и добавках, включая травы и витамины.
Лекарства, предотвращающие обострения подагры
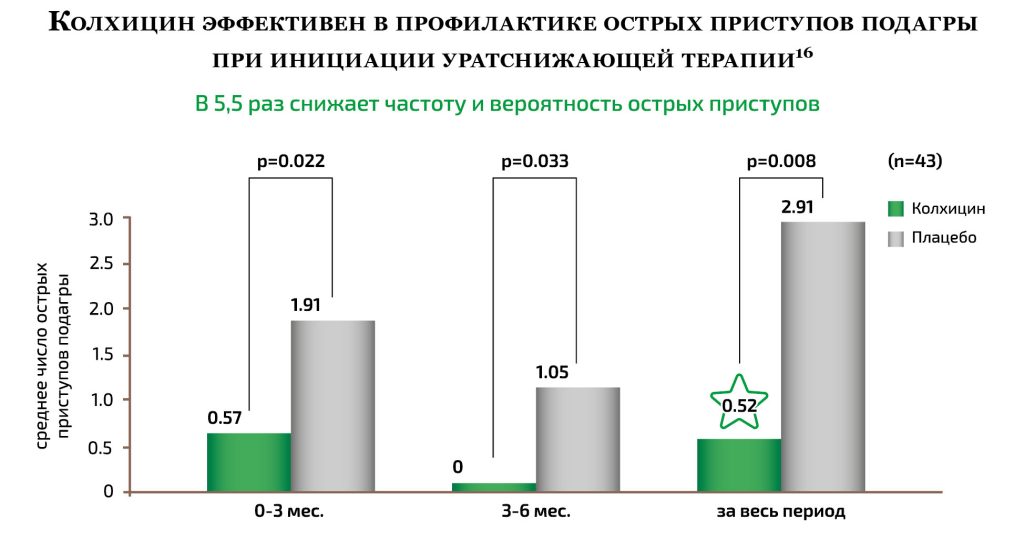
Первые месяцы уратснижающей терапии (пока растёт дозировка лекарственного препарата и снижается уровень мочевой кислоты до целевого) самые рискованные для внезапных обострений. Чтобы безопасно пройти этот начальный «тернистый путь» необходимо принимать низкие дозы противовоспалительных препаратов. Все клинические рекомендации для такой подстраховки предлагают КОЛХИЦИН или НПВП — до момента достижения целевого уровня мочевой кислоты 360 мкмоль/л1, 3.
• Колхицин — самое используемое средство для предотвращения воспаления, связанного с острой подагрой. Рекомендуемая доза для профилактики приступов подагры составляет 0,5 мг в день (полтаблетки)3. Пациенты, не получающие профилактическую противовоспалительную терапию, имеют большие длительность заболевания и количество пораженных суставов. Применение КОЛХИЦИНА в дозе 0,5мг/сут в течение 6 мес после начала УСТ является безопасным и позволяет снизить частоту и выраженность приступов артрита.15 При длительном приёме дозировки 0,5 мг снижается риск развития рецидивов острой подагры14. Максимальная доза КОЛХИЦИНА для профилактики обострений подагры составляет 1 мг в сутки (одна таблетка)3. Изменение дозы или режима приёма может потребоваться в случае почечной недостаточности или сочетании с другими лекарствами. Частым побочным действием является диарея.
Препараты из группы НПВП подбираются индивидуально лечащим врачом, т. к. длительный приём может нести серьезные сердечно-сосудистые и желудочно-кишечные риски.
Облегчение боли и уменьшение отека при острых приступах подагры
При первом приступе лучше всего обратиться в травмпункт или клинику/отделение неотложной помощи, если запись к врачу невозможна. Важно как можно быстрее остановить воспаление и уменьшить боль.
Колхицин эффективен только в первые 12 часов от начала приступа. Обычная схема дозирования заключается в одновременном приеме одной таблетки 1мг, затем полтаблетки через 1–2 часа — в первый день приступа. На следующий день — по одной таблетке 1 мг раз в день в течение нескольких дней. Иногда у некоторых людей могут возникать побочные эффекты, такие как тошнота, рвота, спазмы в животе или диарея. В этих случаях лучше переключиться на другие лекарства.
Нестероидные противовоспалительные препараты (НПВП). Если время упущено (с начала приступа прошло более 12 часов), то КОЛХИЦИН может быть неэффективен3. Поэтому при первом приступе чаще всего прибегают к НПВП (есть в каждой домашней аптечке). В случае наличия сердечно-сосудистых и желудочно-кишечных заболеваний, следует с осторожностью принимать данные препараты – в минимально возможной дозе и в течение короткого периода времени.
Глюкокортикостероиды назначают в случае неэффективности или непереносимости КОЛХИЦИНА или НПВП, например, в случае хронических заболеваний почек1.
Приступы подагры это лишь верхушка айсберга и тревожный звонок, т. к. мочевая кислота кристаллизуется не только в суставах, но и многих других органах и тканях1. Через 2–3 недели после первого приступа желательно провести диагностику для выяснения причины острой боли. К сожалению, подагру несложно перепутать с другими заболеваниями суставов. Поэтому самодиагностикой и самолечением не стоит заниматься!
1. Общероссийская общественная организация «Ассоциация ревматологов России». Клинические рекомендации “Подагра” (утверждено Минздравом России); 2018. 34 с.
3. Richette P, Doherty M, Pascual E, et al. 2016 updated EULAR evidence-based recommendations for the management of gout. Annals of the Rheumatic Diseases. 2017; 76:29-42.
12. Беляева И.Б., Мазуров В.И., Петрова М.С. и др. Международные и российские рекомендации по уратснижающей терапии у коморбидных пациентов с гиперурикемией или подагрой // Эффективная фармакотерапия. 2021. Т. 17. № 7. С. 32–38.
14. Bastad G.C. et al. Colchicine for prophylaxis of acute flares when initiating allopurinol for chronic gouty arthritis. J Rheumatology. 2004; 31(12):2429-32
15. Елисеев МС, Чикина МН, Желябина ОВ. Применение колхицина для профилактики острых приступов артрита у пациентов с подагрой при проведении уратснижающей терапии (результаты пилотного исследования). Современная ревматология. 2021;15(4):50–55. DOI: 10.14412/1996-7012-2021-4-50-55